大学院生募集Recruitment
修了生によるショートエッセイ
3足の草鞋の履き心地(遠距離・大学院・社会人)
野村照幸(2017年度博士修了)
(独立行政法人国立病院機構さいがた医療センター 主任心理療法士)
「10」。この数字は何を意味するでしょうか?私にとって非常に重要な数字です。この数字については後ほど紹介します。
私がこのエッセイで伝えたいことは以下の3つです。
①当研究室の特徴や授業、ゼミの実際
②当研究室で学ぶ意義
③関心を持っていらっしゃる方へのメッセージ
皆さんが少しでも当研究室での大学院生活をイメージでき、関心を持ってくだされば幸いです。
1.きっかけ
私は2005年に修士課程を修了し、新潟の医療機関で心理療法士(臨床心理士・公認心理師)として勤務しています。そこでは主に「医療観察法」という、重大な他害行為(殺人・傷害など)を行い、無罪となった精神障害者の社会復帰と再他害行為防止のための専門的医療を行う病棟での業務を行っています。業務は試行錯誤の連続で、幻覚・妄想に対する認知行動療法や対象行為(事件)の内省など、通常の医療では行わない業務に当初は戸惑うばかりでした。しかし、そうした業務に徐々に慣れてきた頃から多くの疑問が生じるようになりました。医療観察法医療では「クライシス・プラン」という、病状安定のための方策や病状悪化時の自己対処、周囲の対応をまとめた計画書を作成します。以下にクライシス・プランの例を挙げます。
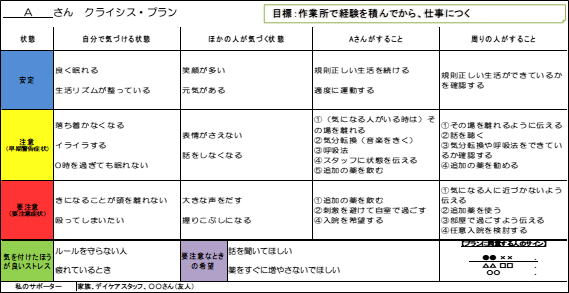
統合失調症や双極性障害といった慢性の精神疾患を抱える人は自分の状態や病状をモニタリングすることに困難があったり、病状悪化に伴って病識が低下したりして、適切な対処が取れないことがあります。クライシス・プランとは、そうした精神疾患を抱えた方自身や周囲の支援者が精神症状の変化に気づいて予防的に対処するため、また病状が悪化した場合でも予め定めた計画に従って患者と支援者が協力して対処するための計画書です。CPによって安定した病状を継続でき、もし病状悪化が見られた場合でも予め決めておいた患者自身の対処や支援者の対応によって悪化を予防することが可能になります。また、CPによって病状悪化時の対処や対応を決めておくことは病状管理に留まらず、権利を守ることにもつながります。例えば、例のようなクライシス・プランがあれば、患者さんが「落ち着かないな(注意症状)」と気づき、気分転換や呼吸法、相談するなどの方法を取りやすくなります。また、周囲の支援者が「最近大声を出すことがある(よう注意症状)」と思った時にはクライシス・プランを用いて患者さんと話し合い、追加の薬を勧めたり、入院を考えたりすることができる可能性があります。その際に、家族や医療機関などとあらかじめ共有しておけば、病状の判断がつきやすくなり、連携がスムーズになると考えられます。
これまではこのように患者さんと多機関・多職種が協働できる病状管理のツールが広まっていませんでしたが、我が国では2005年に心神喪失等の状態で重大な他害行為を行った者の医療及び観察等に関する法律(以下「医療観察法」)がスタートしたことで全国の医療観察法病棟で作成されるようになりました。クライシス・プランは作成するプロセスを通じて治療関係が良好するというエビデンスがあり(Thornicroft
et al., 2013)、統合失調症や双極性障害を抱えた方において、認知行動療法やACT(Assertive Community Treatment:包括型地域生活支援プログラム)などと比較し、強制入院を防ぐ上で最も有望な介入方法という結果も出ています(Bone,
J.K. et al, 2019)。
私は医療観察法のスタッフとして、このクライシス・プランの作成に関わってきました。ところが、このことを巡ってある事件がありました。それは担当したある患者さんが退院する際に、作成したクライシス・プランを私が綺麗にパウチに閉じて渡したときのことです。私は喜んでくれると思ったのですが、その方から「これ、捨てる時に分別するのが大変だからパウチから出してもらえませんか」と言われ、頭をかち割られるような衝撃が走り、膝から崩れ落ちそうでした。思い返せば、作成のプロセスで彼の意見を十分反映できておらず、そのクライシス・プランは“私(I)のクライシス・プラン”であって、“彼と支援者(We)のクライシス・プラン”ではなかったのです。つまりは彼にとっては退院するための手段でしかなかったのだと思います。その体験から「どうすれば患者さんと支援者の双方に役立つものになるんだろう」と深く考えるようになりました。そして、クライシス・プランはこれまで私が悶々とした思いを抱いてきた一般の精神科医療においても役立つのではないかと思うようになりました。一般の精神科医療において、日本は強制入院数が先進国の中でも非常に多い状況です。その入院があったからこそ、病気の理解が深まり、退院後も症状と上手く付き合っている方も多くいますが、一方で納得いかない入院をする方々を多数見てきました、そのような入院が医療不信や医療者の前で本音を離せない状況、あるいは医療者に全てを委ねてしまう状況を作っているとも考えていました。クライシス・プランによって、病状の安定化を図り、もし病状が悪くなっても支援者と協力して立て直す、そしてそれでも病状悪化した場合には自分の判断で入院を利用する(任意入院)ことができればもっと精神科医療が患者中心で患者を尊重したものになるのではないかと考えるようになりました。
2.筑波大学大学院との出会いと院生生活
文献を読み、仲間や先輩と話し、学会等で発表する中で、多くの関係者も同じように悩んでいることがわかりました。そして、「これは研究するしかない!」と思い、社会人を受け入れており、なおかつ臨床も含めたレベルアップができる場所を探したところ、当専攻の社会精神保健学分野がヒットしました。私が受験を決めた理由は私の専門領域である司法精神医学を研究範囲に含んでいること、社会人学生の学位取得実績があること、そして妻と親友(当専攻2期生)が筑波大学出身であり、筑波大学の良さを何度も聞いていたことが挙げられます。まず森田先生にアポイントを取ったところ、快く研究室訪問を受け入れてくださいました。また、ゼミにも参加でき、研究室がとても開かれている印象を受けました。
入学試験に合格し、2015年4月、いよいよ大学院生と社会人、そして遠距離通学という状況が始まりました。さて、最初の10という数字に戻りますが、私は年休を使って月に2回ほど通学していたため、通学時間は月20時間となります。交通費もばかになりません。8時前の電車に乗り、13時すぎに大学に到着。個別の研究指導と授業(週替わりで英語文献の講読と統計)、ゼミとあり、ゼミの途中(19時)で早退して自宅に到着するのが0時です。確かに遠距離通学は身体に堪えますが、移動時間が貴重な研究時間になりえました。そして、帰りの電車でご指導いただいたことをまとめながら飲むビールが楽しみの一つでした。なお、どうしても大学に行けない時は先生と話し合った上で、SKYPEなどの手段も柔軟に検討してくださいました。
なお、専門基礎科目が6科目あり、それらは土日に開講されるので社会人でも受講しやすくなっています。専門科目は研究室の先生方の授業とゼミにあたり、毎週火曜日の16:00~17:15に英語と統計の授業が週替わりでありました(それぞれ担当が順番で回ってくるので、資料を準備する)。そして、その授業が終了した後にゼミがあります。ゼミは17:25~20:00で、3名が発表します(先生が発表することもあります)。また、夏に合宿があり、ゼミの時より時間をかけてディスカッションをできます。加えて、年に数回の研究計画発表があります(これらについては現状をご確認いただいたほうが良いと思います)。
3.研究について
研究は以下のような構成としました。
① 医療観察法におけるクライシス・プランの実態を調査すること(アンケートによる実態調査)
② 患者さんと医療観察法病棟スタッフが協働的にクライシス・プランを作成するための研修プログラムを作成(プログラム作成)
③ ②で作成したプログラムの効果測定(介入研究)
こうして、アンケート調査をもとに実態を把握し、効果的な研修プログラムを作成し、実際に医療観察法病棟に勤務するスタッフへの研修を通じて、スタッフの知識や考え、スキルがどの程度変化したかを研究しました。結果として、研修プログラムによってスタッフの知識や考え、スキルにポジティブな変化が見られました。この内容を博士論文(「医療観察法処遇における有効なクライシス・プランの実践について」)にまとめ、3年間で修了することができました。

4.当研究室で学ぶ意義
私は社会人であり、家庭も持っていたため、トレード・オフする部分があり、大学院進学に際して自分の業務を再検討しました。また、家族と何度も話し合いました。幸いにも上司や同僚、家族の理解があって通うことができました。核家族で子育てをしているので、子どもが起きる前の平日の朝1〜2時間が勝負で、どれだけ集中できるかが試されます。このように遠距離・社会人だと時間的・費用的コストに加え、勤務先や家庭内での調整も必要になりますが、それでも学ぶ価値があると思えた3年間でした。その理由を以下に述べます。
① 3人の先生方からの指導
指導教員以外の先生からゼミ発表や合宿を通じて意見をいただけます。私の指導教員である森田先生からは研究がより良いものになるよう常に建設的であると同時に、現場で活きる研究にするための実際的な面に気付かせてくださいました。また、斎藤先生からは研究における多角的な視点からのご意見・ご助言はもちろんですが、斎藤先生が日本に率先して導入されている「オープンダイアローグ」について学ぶことができたのも素晴らしい機会でした。加えて、大谷先生は研究を形にしていく上での研究計画やデータ処理に関して、学生の状況や実情に即した助言を受け入れやすい形で伝えてくださるので、心強いサポートになりました。
② 研究室のネットワーク
前教授の中谷先生や先輩方ともつながることができます。メーリングリストがあり、研究を進める上でのご意見やご助言、研究フィールドの紹介、求人などの情報もいただくことができます。ただし、こうした機会を十分活かすためには自分から求めていく姿勢が重要であることは言うまでもありません。
③ 研究の幅の広さと国際色豊かなメンバー
当研究室は先生方が幅広く研究や臨床活動されていることもあり、様々な研究をしているメンバーがいます。私が所属していた時には、虐待や精神疾患をもった親の子育て、性問題行動、看護師などの感情労働者へのメンタルヘルス、高齢者の依存症者への介入プログラム開発…などなどありました。ゼミ発表を聞いていると、それだけでも知識や視点が広がります。また、留学生も年々増えており、中国やイタリア、アルゼンチンなど様々でした。留学生との交流を通じて、様々な価値観を持つことにもつながります。
5.最後に
私は博士論文を書いている最中まで、博士論文を書く意味は修了して学位を得るための作業だと思っていました。でも、書きながら徐々にその考え方は大きく変わりました。博士論文というハードルがあるのはこれまで自分が興味や関心を持って取り組んできたことを断片から一つの厚みのある塊に変えてくれるのだと思います。バラバラだった断片を固めると大きな力になります。私自身が博士論文を通じて感じたのは、博士論文に取り組む機会がなければ塊にする努力をせず、断片のままでそれなりにやっていっただろうということです。私は塊を作るために自分でハードルを設定して、そのハードルを越えられるほど強くありません。だからこそ、博士課程という仕組みが必要だったのだと痛感しました。そして、塊を持つことができると、これまで以上にこの領域の課題や他にも取り組むべきこと、見通しがクリアになります。そのことが分かった今は、たくさんの人に支えられ、本当に大きな財産を作り出すことができたと思っています。2020年現在、クライシス・プランは精神科医療に関するガイドラインに取り入れられるなど、徐々に注目度が高まっています。私はクライシス・プランを広め、精神科医療が支援者のトップダウン的な関わりでもなく、患者さんの一方的な思いだけでもなく、患者さんと支援者とが協働的に病状管理を行っていくこと、そして患者さんのリカバリーを促進することを目標に臨床と研究を続けています。なお、大学院の2年目に次女が産まれました。しかし、872gの超低体重児であり、NICUから3か月出られず、明日生きられるかもわからない状態でした。まさに我が家はクライシスを経験したわけですが、おかげさまで危機を乗り越え、元気に育っています。その経験を通じて、家族はよきチームとなり、命の大切をしみじみと感じることができました。クライシスの語源はラテン語の「転換点、転機」という意味です。ネガティブな意味にも捉えられやすいですが、ポジティブな変化のポイントでもあることが体験を通じてわかりました。
人生は一度きりです。研究をしたい気持ちがあるなら行動に移してみるべきだと思います。それを受け入れてくれる場所がこの研究室にはあります。もちろん、私のように社会人で家庭もあり、遠距離であればトレード・オフしなければならない部分もあるでしょう。しかし、ここでの学びは自分の成長のみに留まらず、組織や社会への貢献につながる機会になりえます。ぜひアクションを起こしてみてください。
<引用文献>
Bone, Jessica K. et al.(2019).Psychosocial Interventions to Reduce Compulsory Psychiatric Admissions: A Rapid Evidence Synthesis.EClinical Medicine, Volume 10, 58 – 67.
Thornicroft, G. et al. (2013). Clinical outcomes of Joint Crisis Plans to reduce compulsory treatment for people with psychosis: a randomised controlled trial. The Lancet, 381(9878), 1634-1641.
お問い合わせビルダークリニック
〒305-8577
茨城県つくば市天王台1-1-1
総合研究棟D743室
E-mail:
![]()




