肝胆膵グループ
- 小田 竜也(膵臓、胆道)
- 橋本 真治(肝臓、膵臓、胆道)
- 高橋 一広(移植・肝臓)
- 下村 治(膵臓、胆道、肝臓)
- 土井 愛美(膵臓、胆道、肝臓)
- 宮﨑 貴寛(膵臓、胆道、肝臓)
病棟担当医(レジデント)
医学部卒業後8年目までの医師が活躍しております。幅広く外科の研鑽を積んで頂く為に、半年ごとのローテーションとなっております。ご理解の程、何卒よろしくお願いいたします。
我々肝胆膵外科グループは、肝臓、胆道、膵臓疾患、及び臓器移植が必要な患者さまに安全で高度な医療を提供するべく、日々努めております。膵がんを始めとする肝・胆・膵領域の悪性疾患の多くは難治性であり、それ故、すべての患者様に我々の外科治療が提供できるとは限りません。外科治療は効果が高くても、それに伴うリスク(危険性)も生じてきます。我々はAcademic Surgeonとしての誇りを持ち、切除がお勧めできる患者さまには、高度で安全な医療を提供し、本来外科手術が困難とされてきた患者さまにも、最適な治療がご提案できるよう、研究・教育を通して、研鑽を積んで努力して参ります。
治療方針や研究内容に関してご不明な点がございましたら、お気軽に担当医にお尋ねください。
我々が力を入れている手術、治療内容
膵臓癌に対する外科治療、集学的治療
膵臓がん(膵外分泌腺癌)は、医療が進んだ現在においてもなお、最も難治性の悪性腫瘍とされています。
膵がんの治療方針は、病状(進行度、腫瘍の部位)によって変わってきます。
我々消化器外科医が担当する患者さんは、主に1、2の状態の患者さんで、全体の約半数になります。1の患者さんに対しては、外科治療(手術)を中心に治療をお勧めさせていただきます。膵臓がんの手術は、体への負担が大きくなるものが多く、時に致命的な合併症を引き起こすとされておりますが、我々のグループはこれまで安全第一で行ってきました(手術関連死亡率:0.8% 全国平均2.7%)。当院で膵臓手術をお考えの患者さんには、安全で確実な外科治療を提供させていただきます。
また、膵臓癌はたとえ手術が出来たとしても約8割の患者さんでは、わずかながらも癌の細胞が残っていると言われています。膵臓がんの治療は、外科手術で終わることはなく、術前後の抗がん剤(化学療法)や時には放射線治療も重要な役割を果たします。これらの治療効果を集約してがんの治療を行うことを「集学的治療」と言います。我々のグループは、従来集学的治療の根幹であった、手術、化学療法、放射線治療に加え、さらに温熱治療(ハイパーサーミア療法)、放射線より高い線量を用いる陽子線治療を導入することで、膵臓がんに対する集学的治療を行ってきました。特に2、の患者さんに対しては、手術が出来た患者さんとほぼ同等の治療効果を得ることが出来ることも分かってきており、今後、さらに多くの患者さんにご提供できるように臨床試験を計画しております。
膵臓がん(悪性腫瘍)以外の良性の膵腫瘍、粘液産生性嚢胞性腫瘍(IPMN、MCNなど)、境界悪性型の腫瘍(SPN)に対しても、積極的な治療を行っております。
詳細は担当医にご相談ください。
低侵襲手術(身体への負担が少ない手術)
当科では腹腔鏡手術に習熟したスタッフ(日本内視鏡外科学会技術認定医)が赴任してから腹腔鏡手術を導入し、現在は保険収載範囲で、良性膵腫瘍、悪性膵腫瘍、肝腫瘍の患者さんを中心に腹腔鏡手術を実施しております。
我々のグループが提供する治療で最も優先度が高いことは、安全性と根治性です。腫瘍の発生部位や、体格などは患者さんによって大きく異なります。腹腔鏡手術でも根治性が十分に保たれており、安全に施行できる患者様にご案内させていただきます。
肝胆膵外科領域の腹腔鏡手術は高難度の手術が多く、腹腔鏡手術、開腹手術のメリット、デメリットを十分にご理解いただいた上で、患者さんに選択して頂くようにしています。ご不明な点が在りましたら担当医にお尋ねください。
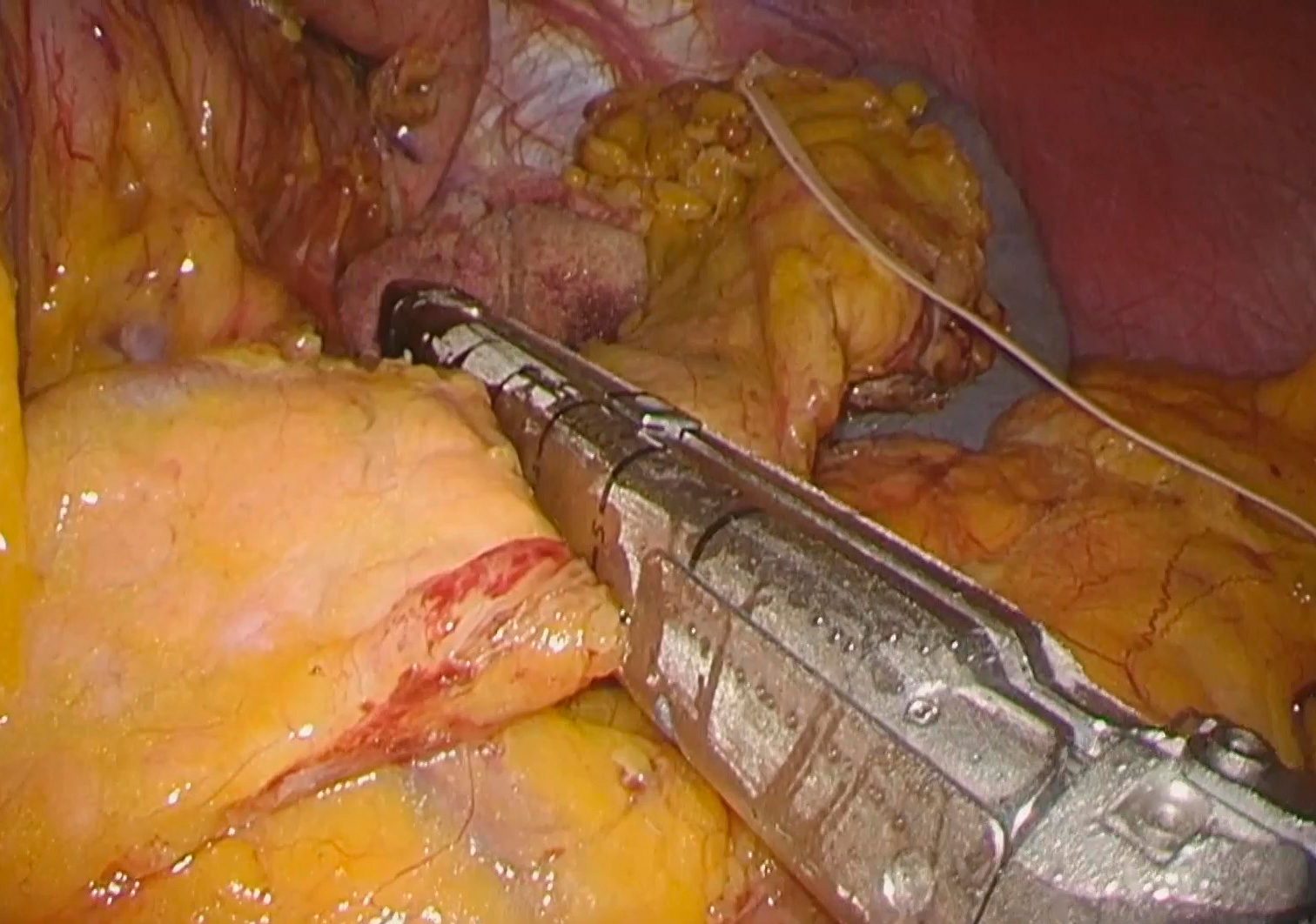
腹腔鏡下膵切除
主な適応は良性から境界悪性型の膵体部、膵尾部腫瘍です。
悪性腫瘍(膵がん)に対しては、現在保険収載されている膵体尾部切除に対してのみ施行しております。(脾動脈が安全に切離できる患者様のみ対象とさせていただいております。詳細は担当医にお尋ねください。
また、多臓器(副腎、大腸、胃など)に浸潤し、合併切除が必要な患者さんに対しては、通常の開腹手術を行っております。
また、膵頭部の良性~境界悪性腫瘍に対しても腹腔鏡下膵頭十二指腸切除術を施行しております。
腹腔鏡下肝切除
腹腔鏡下肝切除術は2016年に胆道再建を必要としないすべての肝切除術で保険収載となり, 当科では2015年10月より肝部分切除術より腹腔鏡下肝切除術を導入しております。現在は、肝葉切除や区域切除など高度な肝切除に対しても、積極的に腹腔鏡で行っています。 腹腔鏡下肝切除術は開腹肝切除術に比べ,、手術中の出血量を減少させ、患者様の負担が少ないために術後の立ち上がりもよく、入院期間を短縮するなどメリットが高い手術法です。 腹腔鏡下肝切除術は肝臓癌の再発率や患者様の生存率において、開腹肝切除と差がないことが報告されております。
治療実績
肝臓
当科の2008~2012年の5年間の肝切除症例数は179例でした。その後近隣の先生方のご支援により症例数が増加し、2013~2017年の5年間では307例の肝切除を行っています。特にここ数年は2016年81例、2017年69例と茨城県内の肝切除high volume centerの役割を担っています。また、2015年10月より腹腔鏡下肝切術も開始し、2016年では全体の43%を、2017年では40%を腹腔鏡下で行っております。
肝切除の適応となる疾患は、悪性腫瘍では肝細胞癌、肝内胆管癌、転移性肝腫瘍、肝門部胆管癌など、良性疾患では肝内結石症や海綿状血管腫などです。肝臓の手術では術後肝不全等の合併症を回避するために術前の肝機能、切除肝容量を十分把握しておかなければなりませんが、当院では肝切除シミュレーション(画像支援)を積極的に、詳細に行っており国内、国外でも高い評価を受けております。大腸癌肝転移では化学療法と肝切除を組み合わせた治療を行ったり、繰り返し肝切除が必要になったりしますが、このようなハイリスク患者さんにおいても安全性、確実性を配慮して手術を行っています。
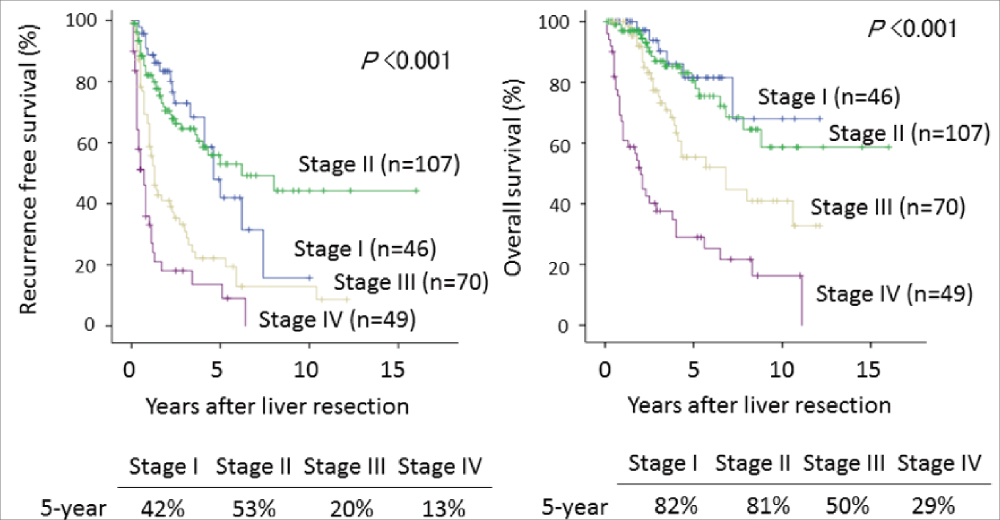
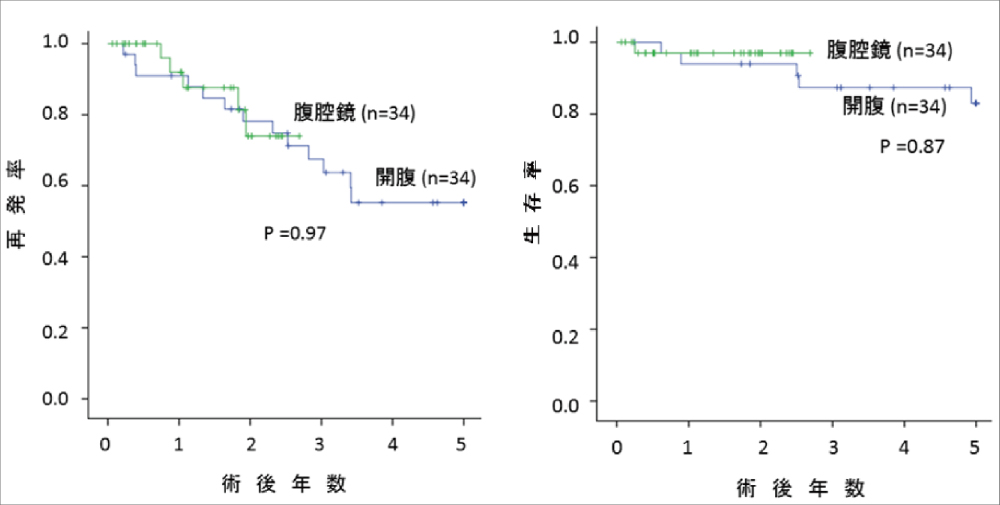
肝細胞癌の治療方針は基本的に肝癌診療ガイドラインに従っています。消化器内科、放射線科と連携して、手術、ラジオ波焼灼術、肝動脈化学塞栓療法、陽子線治療の選択肢の中から患者さんに最も適切な治療法を提供しています。肝細胞癌切除術後の在院日数は中央値11日、合併症発症率16%、在院死亡率0%(0名/307名/5年)です。当科における肝細胞癌に対する肝切除症例の累積生存率は、全国原発性肝癌追跡調査報告と比較しても良好な成績です(図1)。特に腹腔鏡下肝切除術では在院日数は中央値7日、合併症発症率は8%と良好な成績で、中長期的な成績(無再発生存率と生存率)も開腹手術に比べて差はありません(図2)。
大腸癌肝転移に関しては可能な限り切除を考慮しています。肝転移が肝全域に散在している場合でも、切除可能と判断される場合もあります。また、術前門脈塞栓術を併用する肝切除も行っています。切除の適応とならなかった場合は、消化器内科の腫瘍内科専門医の治療を受けて頂くことが可能で、化学療法との組み合わせにより従来ならば手術の適応外と考えられた患者さんに対しても積極的に手術を行っています。
また、当科では2013年に多発性肝嚢胞ガイドラインを作成し、全国から常染色体優性多発性肝腎嚢胞性疾患をはじめとする患者様を受け入れ、積極的に肝切除を行っています。